Bei einer koronaren Herzkrankheit (KHK) führen Ablagerungen in den Herzkranzgefäßen zu Durchblutungsstörungen. Das Herz wird nicht mehr ausreichend mit Sauerstoff versorgt – dadurch steigt das Risiko für einen Herzinfarkt deutlich. Ziel der Behandlung ist es, die Durchblutung des Herzens zu verbessern und so die Sauerstoffversorgung dauerhaft zu sichern.
Was ist eine koronare Herzkrankheit?
Die koronare Herzkrankheit (KHK) ist eine der häufigsten Herz-Kreislauf-Erkrankungen und betrifft die Herzkranzgefäße (Koronararterien). Sie entsteht meist durch Arteriosklerose – eine Verkalkung der Gefäße, bei der sich Fett- und Kalkablagerungen in den Gefäßwänden ansammeln. Diese Ablagerungen führen zu Verengungen in den Herzkranzgefäßen, wodurch der Blutfluss eingeschränkt wird. Das Herz wird nicht mehr ausreichend mit Sauerstoff versorgt.
Typische Beschwerden bei einem Sauerstoffmangel sind Brustenge (Angina pectoris), Schmerzen in der Brust oder Atemnot. Um solche Engstellen sichtbar zu machen, wird häufig eine Koronarangiographie durchgeführt. Das Ergebnis dieser Untersuchung ist entscheidend, um eine Koronare Herzkrankheit sicher zu diagnostizieren.
Was sind Herzkranzgefäße?
Die Herzkranzgefäße sind Arterien, die den Herzmuskel mit sauerstoffreichem Blut versorgen. Schon kurze Unterbrechungen der Sauerstoffversorgung können das Herz schädigen und im schlimmsten Fall tödlich sein. Ihren Namen haben die Herzkranzgefäße, weil sie sich kranzartig um das Herz schmiegen. Das lateinische Wort für „Kranz“ ist „Corona“. Davon leiten sich die medizinischen Fachbegriffe „Koronararterien“ oder „Koronarien“ ab.
Wie das Herz den Körper mit Sauerstoff versorgt
- Das Herz versorgt den Körper mit Sauerstoff, indem es sauerstoffreiches Blut aus den Lungen in seinem linken Vorhof aufnimmt.
- Von dort fließt es in die linke Herzkammer, die es über Arterien in den Körper pumpt.
- Wenn das Blut die Organe und Gewebe mit Sauerstoff versorgt hat, wird es von Venen aufgefangen.
- Diese Gefäße leiten das Blut über den rechten Vorhof in die rechte Herzkammer, die es in die Lungen pumpt, wo es wieder mit Sauerstoff angereichert wird.
Koronare Herzkrankheit (KHK) – ein Volksleiden
Rund 4,9 Millionen Menschen in Deutschland leben mit der Diagnose koronare Herzkrankheit (KHK). Das Risiko für die Erkrankung steigt, je älter man wird. Bis zu einem Alter von 49 Jahren sind es noch unter zwei Prozent. In den Altersgruppen ab 85 Jahren sind jedoch fast die Hälfte der Männer und rund ein Drittel der Frauen von einer KHK betroffen.
Ursachen einer koronaren Herzerkrankung
Die koronare Herzkrankheit (KHK) entsteht durch eine Arteriosklerose der Herzkranzgefäße. Die Arteriosklerose ist eine chronische Erkrankung der Blutgefäße. Meist beginnt es mit kleinen Schäden an der Gefäßinnenwand. An diesen Stellen lagern sich Fette und andere Stoffe ab, die sogenannte Plaques bilden. Diese Ablagerungen verengen die Gefäße und behindern den Blutfluss. Dadurch wird der Herzmuskel nicht mehr ausreichend mit Sauerstoff versorgt.
Anfangs tritt der Sauerstoffmangel nur auf, wenn das Herz bei körperlicher Anstrengung mehr leisten muss. Typische Beschwerden wie Brustenge oder Schmerzen treten dann vor allem bei Belastung auf und verschwinden in Ruhe wieder. Schreitet die Erkrankung fort, reicht die Sauerstoffversorgung oft schon bei geringer Belastung nicht mehr aus – die Beschwerden treten dann häufiger und auch in Ruhe auf.
Die Arteriosklerose der Herzkranzgefäße kann verschiedene Ursachen haben. Erbkrankheiten, die mit Fettstoffwechselstörungen einhergehen, können bereits bei jungen Menschen eine koronare Herzerkrankung verursachen. Meistens entsteht die Krankheit jedoch infolge eines ungesunden Lebensstils. Die Ursache der KHK ist dann meist eine Kombination verschiedener Risikofaktoren. Die KHK erhöht wiederum das Risiko für einen Herzinfarkt oder einen plötzlichen Herztod.
Risikofaktoren für die KHK
Die meisten Faktoren, die das Risiko für eine koronare Herzerkrankung erhöhen, sind mit einem ungesunden Lebensstil verbunden.
Symptome der koronaren Herzkrankheit (KHK)
Die Beschwerden durch eine koronare Herzkrankheit (KHK) hängen davon ab, welche Teile des Herzmuskels schlechter durchblutet sind und welches Ausmaß die Durchblutungsstörungen haben.
Das häufigste Symptom einer koronaren Herzerkrankung ist das Gefühl der Brustenge, auch Angina pectoris genannt.
Betroffene beschreiben die Angina pectoris häufig als Enge- oder Druckgefühl in der Brust, das von brennenden, stechenden oder dumpfen Schmerzen im Brustkorb hinter dem Brustbein begleitet wird. Die Schmerzen in der Brust strahlen häufig in den Hals, die Kiefer, die Schulter und die Arme aus. Dabei ist der linke Arm häufiger betroffen als der rechte. Bei einer Angina pectoris bessern sich die Beschwerden in der Regel nach kurzer Zeit oder durch die Einnahme von Medikamenten.
Weitere mögliche Symptome sind:
- Atemnot
- Blutdruckabfall
- erhöhter Puls
- Blässe
- Schwitzen
- Übelkeit, Erbrechen
- Rückenschmerzen
- Oberbauchschmerzen
- unerklärliche Angstgefühle
In den frühen Stadien der koronaren Herzerkrankung treten die Beschwerden in der Regel nach körperlicher Belastung auf, z. B. beim Laufen, schnellen Treppensteigen oder Fahrradfahren. Kälte und Stress erhöhen das Risiko für Beschwerden. Wenn die Krankheit weiter fortgeschritten ist, zeigen sich die Symptome bereits in Ruhe.
Unterschiedliche Symptome bei Frauen und Männern
Nicht nur der Schweregrad und die Lage der Durchblutungsstörung beeinflussen die Beschwerden bei einer Koronaren Herzkrankheit – auch das Geschlecht spielt eine Rolle.
- Männer spüren oft die typischen Anzeichen wie ein Engegefühl in der Brust, das in Arme, Rücken oder Kiefer ausstrahlen kann.
- Frauen dagegen haben häufig unspezifischere Beschwerden: Sie klagen öfter über Schmerzen im Oberbauch, Übelkeit, Erbrechen, Schweißausbrüche oder ein allgemeines Gefühl von Unwohlsein.
Gerade bei Frauen werden die Symptome deshalb manchmal nicht sofort erkannt. Es ist wichtig, auch auf diese weniger typischen Anzeichen zu achten.
Symptome bei einem Herzinfarkt
Bei Symptomen eines Herzinfarkts muss sofort der Rettungsdienst alarmiert werden:
- Druck auf dem Brustkorb
- Brustenge (Angina pectoris)
- Brennen hinter dem Brustbein
- starke Schmerzen (Vernichtungsschmerzen) in der Brust, die in andere Körperregionen ausstrahlen
- Atemnot
- Angst bis hin zur Todesangst
- graue Gesichtsfarbe
- kalter Schweiß
Die Herzinfarkt-Symptome können sich abhängig vom Geschlecht unterscheiden:
- Heftige, anhaltende Brustschmerzen, die in Arm, Oberbauch oder Kiefer ausstrahlen, sind häufige Symptome beim Mann.
- Bei Frauen kann ein Infarkt allgemeinere Beschwerden hervorrufen wie Atemnot, Bauchschmerzen, Übelkeit und Erschöpfung. Es besteht das Risiko, dass bei diesen Symptomen der Ernst der Lage nicht erkannt wird.
Stummer Infarkt:
Bei einer Erkrankung an Diabetes mellitus oder Niereninsuffizienz sowie bei Frauen oder älteren Menschen können die Leitsymptome des Herzinfarkts schwächer ausfallen oder sogar fehlen (stummer Infarkt). Im Zweifelsfall muss medizinische Hilfe gerufen werden.
Wie wird eine koronare Herzkrankheit festgestellt?
Besteht der Verdacht auf eine koronare Herzkrankheit (KHK), folgt nach einer allgemeinen Untersuchung meist eine Reihe spezieller kardiologischer Tests:
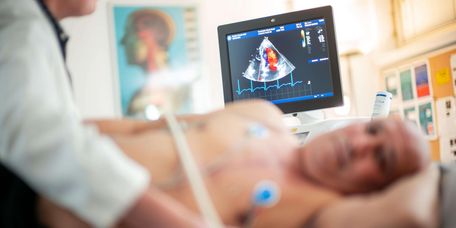
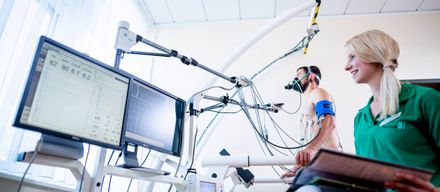
- Elektrokardiogramm (EKG): Die Herzstromkurve wird in Ruhe und unter Belastung aufgezeichnet, um Störungen zu erkennen.
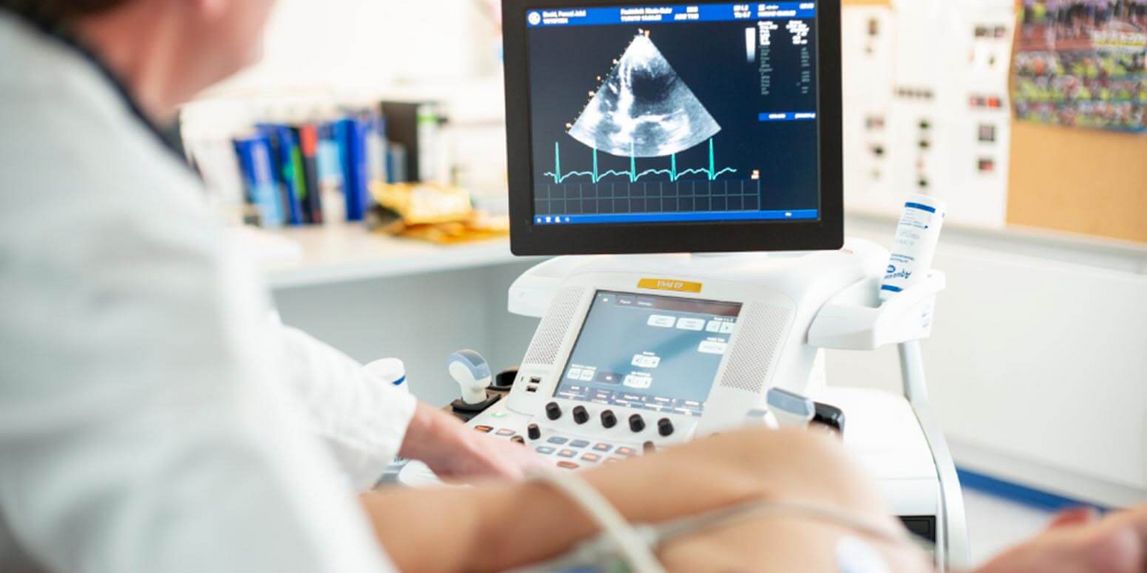
- Ultraschall (Echokardiographie): Dabei wird das Herz per Ultraschall untersucht, um seine Funktion und Struktur zu beurteilen.
- Blut- und Urinuntersuchungen: Diese liefern wichtige Hinweise auf Risikofaktoren oder Entzündungen.
Erhärtet sich der Verdacht auf eine KHK, wird häufig eine Herzkatheteruntersuchung (Koronarangiographie) durchgeführt.
Koronarangiographie (Herzkatheteruntersuchung)
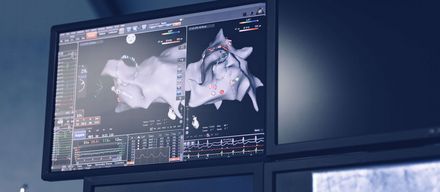
Die Herzkatheteruntersuchung ist ein schonender Eingriff, der in der Regel unter örtlicher Betäubung durchgeführt wird. Dabei wird ein dünner, flexibler Schlauch (Katheter) über eine Arterie – meist in der Leiste oder am Handgelenk – vorsichtig bis zu den Herzkranzgefäßen vorgeschoben. Dort wird ein Kontrastmittel eingespritzt, das die Gefäße auf Röntgenbildern sichtbar macht. So kann der Arzt/die Ärztin genau sehen, ob und wo sich Ablagerungen gebildet haben und wie stark sie den Blutfluss behindern.
Falls dabei eine Engstelle entdeckt wird, die den Blutfluss deutlich einschränkt, kann sie oft direkt während derselben Untersuchung behandelt werden – zum Beispiel mit einem Ballon oder einem Stent, der das Gefäß offenhält.
Gut zu wissen: Die Untersuchung ist in der Regel gut verträglich und wird von den meisten Patient*innen problemlos überstanden. Nach dem Eingriff bleiben Sie zur Beobachtung noch für einige Stunden oder über Nacht in der Klinik, damit Ihre Werte kontrolliert werden und Sie sich erholen können.
Wie wird die koronare Herzkrankheit behandelt?
Die Therapie der koronaren Herzkrankheit soll die Symptome der Erkrankung lindern, das Wachstum der Ablagerungen in den Gefäßen aufhalten und das Risiko für einen Herzinfarkt verringern. Die konservative Therapie der KHK besteht aus medikamentöser Behandlung und Änderungen des Lebensstils.
Je nach individuellem Krankheitsbild werden folgende Medikamente verordnet:
- Blutdrucksenker
- Wirkstoffe zur Senkung der Blutfettwerte
- Medikamente zur Linderung einer Angina pectoris
- gerinnungshemmende Medikamente
- entzündungshemmende Medikamente
Zu den Lebensstiländerungen gehören:
- herzgesunde Ernährung
- Übergewicht reduzieren
- Rauchen aufgeben
- Alkoholkonsum einschränken
- Bewegung im Alltag
- Sport, angepasst an die Leistungsfähigkeit
- Stress reduzieren
Die Behandlung von Begleiterkrankungen der koronaren Herzkrankheit wie z. B. Diabetes mellitus oder Herzschwäche (Herzinsuffizienz) gehört ebenfalls zur konservativen Therapie.
Eingriffe bei koronarer Herzkrankheit (KHK)
Bei schweren Durchblutungsstörungen, zur Vorbeugung eines drohenden Herzinfarkts oder bei einem akuten Herzinfarkt ist es wichtig, die Blutversorgung des Herzmuskels so schnell wie möglich wiederherzustellen. Dafür kommen entweder ein minimalinvasiver Eingriff – die sogenannte perkutane Koronarintervention (PCI) – oder eine Operation infrage.
Bevor eine PCI durchgeführt wird, verschafft sich das Ärzteteam mithilfe einer Koronarangiographie ein genaues Bild von den Herzkranzgefäßen. Anschließend wird über den Katheter ein winziger Ballon bis zur verengten Stelle im Gefäß vorgeschoben. Dort wird die Engstelle vorsichtig aufgedehnt. Um das Gefäß dauerhaft offen zu halten, setzt man meist einen Stent ein – ein kleines, feines Metallgerüst, das verhindert, dass sich das Gefäß erneut verengt.
Die PCI wird in der Regel unter örtlicher Betäubung durchgeführt und ist für die meisten Patientinnen und Patienten gut verträglich. Nach dem Eingriff bleiben Sie zur Beobachtung meist noch ein bis zwei Tage in der Klinik, damit sichergestellt ist, dass es Ihnen gut geht und Sie sich in Ruhe erholen können.
Operative Therapien
Die wichtigste operative Therapie ist die Bypassoperation, die unter Vollnarkose durchgeführt wird. Bei der Bypassoperation wird der verengte Abschnitt des Koronargefäßes durch einen Abschnitt eines gesunden Blutgefäßes aus dem Körper des Patienten/der Patientin ersetzt.
Nach einer Bypassoperation bleiben Patientinnen und Patienten in der Regel noch einige Tage im Krankenhaus, um sich zu erholen und damit das Behandlungsteam den Heilungsverlauf gut überwachen kann.
Folgen einer koronaren Herzkrankheit (KHK)
Die häufigste Folge einer koronaren Herzkrankheit (KHK) ist ein Herzinfarkt. Besonders gefürchtet ist auch der plötzliche Herztod, der leider manchmal ohne Vorwarnung eintreten kann.
Langfristig kann die KHK das Herz immer mehr schwächen. Viele Patientinnen und Patienten merken, dass ihre körperliche Leistungsfähigkeit nachlässt und sie sich im Alltag schneller erschöpft fühlen. Häufige Begleiterkrankungen sind Herzschwäche (Herzinsuffizienz) oder Herzrhythmusstörungen.
Insgesamt ist die Sterblichkeit durch die KHK hoch: Sie ist bei Männern ab dem 40. Lebensjahr und bei Frauen ab dem 50. Lebensjahr die häufigste Todesursache. Umso wichtiger ist es, die Erkrankung früh zu erkennen, gut zu behandeln und durch einen herzgesunden Lebensstil vorzubeugen.
Rehabilitation: Ziele und Inhalte
Die rehabilitative Behandlung hat mehrere Ziele. Sie soll den Patient*innen helfen,
- selbstbestimmt zu leben
- den Alltag zu meistern am gesellschaftlichen Leben gleichberechtigt teilzuhaben berufstätig zu bleiben
- sich erneut ins Arbeitsleben zu integrieren
- Pflegebedürftigkeit zu vermeiden
- das Fortschreiten der Erkrankung aufzuhalten
- Verschlechterungen der KHK oder akuten Notfällen durch sie bestmöglich vorzubeugen
Die Rehabilitation soll die Patient*innen dabei unterstützen:
- gesundheitlich erforderliche Lebensstiländerungen umzusetzen und dauerhaft beizubehalten
- die Erkrankung psychisch zu bewältigen
- die persönliche Lebensqualität bestmöglich zu erhalten
- die verbleibenden Fähigkeiten zu nutzen, um Behinderungen und Beeinträchtigungen auszugleichen
Wie wird die koronare Herzkrankheit in der Reha behandelt?
Jede Patientin und jeder Patient bringt unterschiedliche Voraussetzungen mit: Krankheitsstadium, Beschwerden, Risikofaktoren, Begleiterkrankungen oder persönliche Ziele können sehr verschieden sein. Deshalb wird die Behandlung in der Reha individuell auf die Bedürfnisse der Patient*innen abgestimmt.
Ein erfahrenes Team aus Fachärzt*innen, Psycholog*innen, Physiotherapeut*innen, Ergotherapeut*innen und speziell geschulten Pflegekräften erstellt gemeinsam mit Ihnen einen maßgeschneiderten Therapieplan. Dieser wird Schritt für Schritt umgesetzt – immer mit dem Ziel, Ihre Gesundheit zu stärken, Beschwerden zu lindern und den Alltag wieder möglichst aktiv und selbstständig gestalten zu können.
Behandlungsbausteine in der Reha
- medikamentöse Behandlung
- Behandlung von Begleiterkrankungen z. B. Diabetes
- Therapie von Folgeerkrankungen Herzinsuffizienz, Herzrhythmusstörungen
- Bewegungsförderung / Aktivierung durch Pflegekräfte und Physiotherapeut*innen
- Ausdauertraining, sowie Kraft- und Muskelaufbautraining nach ärztlicher Empfehlung
- Patientenschulungen: z. B. zur koronaren Herzerkrankung, allgemeine Gesundheitsbildung, Alltag mit einer chronischen Erkrankung
- Ernährung: Diätplan, Schulungen und Kochkurse
- psychologische Therapien in Einzel- und in Gruppensitzungen
- Entspannungsverfahren
- Tabakentwöhnung
- Ergotherapie: z. B. zur Wiedereingliederung in das Arbeitsleben, zur selbstständigen Bewältigung des Alltags, zum Umgang mit Hilfsmitteln
- Unterstützung bei der sozialen und beruflichen Integration
Wie Sie einer koronaren Herzkrankheit vorbeugen können
Nur wenige Menschen haben eine erbliche Veranlagung, die das Risiko für eine koronare Herzkrankheit deutlich erhöht – zum Beispiel eine Fettstoffwechselstörung wie die familiäre Hypercholesterinämie. Diese kann schon in jungen Jahren zu Arteriosklerose und damit zu Verkalkungen der Herzkranzgefäße führen. Menschen mit dieser erblichen Belastung müssen oft schon früh Medikamente einnehmen, um die Blutfettwerte zu senken und so einer Koronaren Herzkrankheit vorzubeugen.
Die meisten Menschen können einer koronaren Herzkrankheit durch einen gesunden Lebensstil gut vorbeugen. Wer bereits an einer KHK erkrankt ist oder schon einen Herzinfarkt hatte, kann durch einen herzgesunden Lebensstil dazu beitragen, dass sich die Krankheit nicht weiter verschlimmert. So lassen sich auch Notfälle wie ein weiterer Herzinfarkt oft vermeiden.
Zu einem gesunden Lebensstil gehören:
- Verzicht aufs Rauchen
- mäßiger oder kein Alkoholkonsum
- gesunde Ernährung mit wenig tierischen Fetten
- tägliche Bewegung entsprechend der körperlichen Belastbarkeit

Bewegung bei Herz-Kreislauf-Erkrankungen
Regelmäßige Bewegung kann dabei helfen, das Fortschreiten einer Herzerkrankung zu verlangsamen. Am besten ist es, Bewegung und Sport fest in den Alltag zu integrieren – schon kleine Aktivitäten können viel bewirken.
Menschen mit einer Herzerkrankung sollten sich jedoch vor Beginn eines Trainingsprogramms unbedingt von ihrer Kardiologin oder ihrem Kardiologen untersuchen und beraten lassen. So lässt sich sicherstellen, dass die Belastung gut zum Gesundheitszustand passt und das Herz optimal unterstützt wird.
In ambulanten Herzsportgruppen wird das Training unter fachkundiger Anleitung und ärztlicher Aufsicht durchgeführt. Der gemeinsame Sport mit anderen Herzpatient*innen wirkt motivierend. Die Trainings der Herzsportgruppen finden meist nur einmal wöchentlich statt. Daher sollte man zusätzlich Sport treiben.
Wenn keine höhergradige Herzinsuffizienz besteht, wird im Allgemeinen empfohlen, an mindestens fünf Tagen in der Woche ein Ausdauertraining von mindestens 30 Minuten durchzuführen. Das Training verbessert die Kondition und hilft nachhaltig, Gewicht zu reduzieren. Um diese Effekte zu erzielen, sollte man die Anstrengung spüren, aber deutlich unter der eigenen Leistungsgrenze bleiben.

Unser Experte: Prof. Dr. med. Franz Erckelens
Dieser Ratgebertext entstand in Zusammenarbeit mit Prof. Dr. med. Franz van Erckelens, Chefarzt der Fachklinik für Herz-, Kreislauf- und Gefäßerkrankungen an der MEDICLIN Albert Schweitzer Klinik / MEDICLIN Baar Klinik. Prof. van Erckelens bringt langjährige klinische und wissenschaftliche Erfahrung in Innerer Medizin und Kardiologie mit und ist versiert in der Betreuung von Herz-, Kreislauf- und Gefäßpatient*innen.