Ein Dekubitus, auch als Druckgeschwür bekannt, kann für Betroffene erhebliche Beschwerden verursachen. Besonders gefährdet sind Menschen, die über längere Zeit in derselben Sitz- oder Liegeposition verharren müssen. Das Druckgeschwür entsteht durch anhaltenden Druck auf bestimmte Hautstellen, der die Durchblutung beeinträchtigt.
In unseren Reha-Kliniken und Pflegeeinrichtungen gibt es spezialisierte Wundexpertinnen und Wundexperten, die chronische Wunden und Dekubitus fachgerecht versorgen.
Erfahren Sie hier, wie ein Dekubitus frühzeitig erkannt und effektiv behandelt werden kann und wie man ihn mit einfachen Maßnahmen verhindern kann.
Was ist ein Dekubitus?
Ein Dekubitus ist eine offene, oberflächliche bis tiefe Wunde, die durch anhaltenden Druck auf die Haut verursacht wird. Der Dekubitus wird daher auch als Druckgeschwür oder als Wundliegegeschwür bezeichnet. Häufig sind Reibungs- und Scherkräfte an der Entstehung eines Dekubitus beteiligt. Menschen mit eingeschränkter Bewegungsfähigkeit und/oder Empfindungsstörungen haben ein erhöhtes Risiko einen Dekubitus zu bekommen.
Der Dekubitus entwickelt sich allmählich und sieht anfangs wie eine einfache Hautrötung aus. Je länger Druck, Reibungs- und/oder Scherkräfte auf die Haut wirken, desto schwerer sind die Schäden im Gewebe. Daher sollten Menschen mit erhöhtem Dekubitus-Risiko regelmäßig auf verdächtige Stellen untersucht werden, damit man eingreifen kann, bevor ein Dekubitus entsteht.
Kleinere Druckgeschwüre heilen bei guter Behandlung innerhalb einiger Wochen ab. Bei einem großflächigen oder tiefen Dekubitus kann es deutlich länger dauern. Treten Komplikationen wie zum Beispiel Wundinfektionen im Dekubitus auf, verzögert sich die Heilung.
Folgen eines Dekubitus
Druckgeschwüre können sehr schmerzhaft sein und die häufig ohnehin eingeschränkte Mobilität der Betroffenen zusätzlich begrenzen. Ein Dekubitus kann auch die Psyche belasten: Manche Menschen schämen sich für den Dekubitus oder verlieren bei langwierigem, kompliziertem Verlauf die Hoffnung auf Besserung und resignieren.
Bei einer offenen, langsam heilenden Wunde besteht zudem ein hohes Risiko für Infektionen. Wundinfektionen führen zu Entzündungen und stören den Heilungsprozess des Dekubitus. Sie führen zu weiteren Zerstörungen von gesundem Gewebe, verschlimmern den Zustand des Dekubitus und verschlechtern das Allgemeinbefinden der Patient*innen. Es besteht das Risiko, dass sich die Infektionserreger vom Dekubitus in den gesamten Organismus ausbreiten und eine lebensgefährliche Blutvergiftung (Sepsis) auslösen.
Ursachen für einen Dekubitus
An der Entstehung eines Dekubitus sind drei Faktoren beteiligt:
- Stärke des Drucks auf die Hautstelle
- Dauer der Druckeinwirkung
- Risikofaktoren, die die Widerstandskraft der Haut gegenüber Druck vermindern
Die Druckstärke hängt vom Auflageort und dem Körpergewicht ab
Die Stärke des Drucks auf eine Hautstelle hängt davon ab, wo er einwirkt. An Stellen, wo der Körper auf weichem Gewebe liegt, wie den Oberschenkeln, verteilt sich der Druck gleichmäßig, was die Belastung verringert. An Körperstellen mit vorstehenden Knochen wirkt der Druck punktuell und ist höher, da kaum Weichgewebe vorhanden ist, das den Druck abpuffern könnte.
Ein Dekubitus entsteht meist an den Auflagepunkten von Knochen, z. B. Steiß, Fersen, Hüften, Schulterblätter, Knöchel, Ellenbogen, Ohr und Hinterkopf. Stark abgemagerte und wenig bewegliche, übergewichtige Menschen haben ein erhöhtes Risiko.
Dauer der Druckeinwirkung
Ein kurz andauernder Druck durch das Körpergewicht schadet der Haut nicht. Schäden entstehen meist nach zwei bis vier Stunden, da der Druck die Durchblutung stört. Durch Sauerstoff- und Nährstoffmangel wird das Gewebe geschädigt, was zu einem Dekubitus führen kann.
Bei Menschen mit Durchblutungsstörungen tritt dies oft schon nach weniger als zwei Stunden auf. Je länger der Sauerstoffmangel anhält, desto schwerer und tiefer werden die Gewebeschäden – bis hin zur Nekrose, die Haut, Bindegewebe, Muskeln und sogar Knochen betreffen kann.
Risikofaktoren für ein Druckgeschwür
Menschen, die zwar beweglich sind, jedoch eine gestörte Schmerzempfindung haben, könnten dem Druck ausweichen, aber sie spüren die Schmerzen durch die Druckschäden nicht. Eine gestörte Schmerzempfindung tritt auf bei:
- Nervenerkrankungen (Neuropathien, Polyneuropathien)
- Nervenverletzungen
- Nervenschäden durch Diabetes mellitus (diabetische Neuropathie)
- angeborene Schmerzunempfindlichkeit (sehr selten)
- Schmerzunempfindlichkeit bei langjährigem Alkoholmissbrauch (alkoholtoxische Polyneuropathie)
Eine eingeschränkte Mobilität und ein gestörtes Schmerzempfinden treten auch häufig gemeinsam auf. Zum Beispiel bei:
- Bewusstseinsstörungen (z.B. durch Vergiftungen, Beruhigungsmittel, Nierenversagen)
- Narkosen
- Lähmungen (z. B. Querschnittslähmung oder zentrale Lähmung nach Schlaganfall)
- Koma und künstliches Koma
Weitere Risikofaktoren für die Entstehung von Druckgeschwüren sind:
- erhöhte Reibungs- und Scherkräfte
- aktuell bestehende Druckgeschwüre
- Druckgeschwüre in der Vergangenheit
- starke Unterernährung, Abmagerung
- Eiweißmangel
- Veränderungen des Skeletts oder der Gelenke
- hoher Gewebedruck durch Wassereinlagerungen (Ödem)
- Vorerkrankungen mit Durchblutungsstörungen (z. B. Herzinsuffizienz, Blutarmut, periphere Verschlusskrankheit)
- erhöhter Sauerstoffverbrauch beispielsweise bei Fieber
- mangelhafte Regulation der Blutgefäße (z. B. bei Diabetes, Leberschäden und Alkoholmissbrauch, alkoholtoxische Polyneuropathie)
- Feuchtigkeit der Haut z. B. durch Inkontinenz oder starkes Schwitzen
Symptome eines Dekubitus
Ein Dekubitus ist schmerzhaft. Allerdings sind gerade Personen mit gestörter Schmerzempfindung besonders gefährdet, einen Dekubitus zu bekommen. Bei diesen Personen können die Schmerzen als Symptom ausfallen.
Im Anfangsstadium kann ein Dekubitus aussehen wie eine einfache Hautrötung. Der Verdacht auf einen Dekubitus sollte jedoch aufkommen, wenn die oder der Betroffene, die entsprechenden Risikofaktoren aufweist und sich die Rötung nicht „wegdrücken“ lässt. Auch andere Hautverfärbungen oder eine Blasenbildung sind möglich.
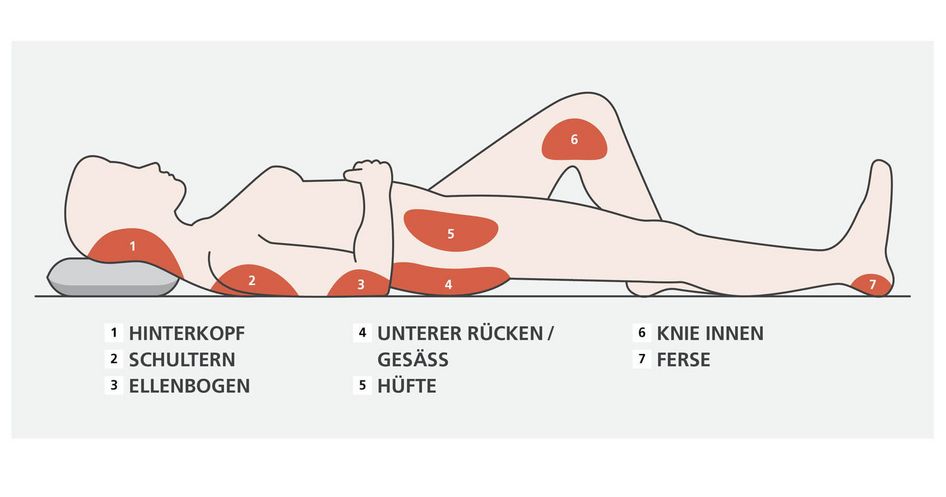
Ein weiterer Hinweis auf einen Dekubitus ist der Ort der Hautveränderung. Wenn sich die Rötung an einer besonders druckbelasteten Körperstelle (Auflagepunkt) befindet, spricht das auch für einen Dekubitus. Sehr häufig entstehen Druckgeschwüre an Körperstellen, an denen der Knochen ohne schützendes Fettpolster unter der Haut liegt. Am häufigsten bildet sich ein Dekubitus in der Steißregion und an den Fersen.
Zu den von Dekubitus gefährdeten Körperstellen gehören in Rückenlage:
- Hinterkopf
- Schulterblatt
- Kreuz- und Sitzbeinregion (Steiß)
- Fersen
- Ellenbogen
Zusätzlich zu den gefährdeten Körperstellen in Rückenlage besteht beim Sitzen für die Sitzbeinregion ein erhöhtes Risiko für einen Dekubitus.
In Seitenlage sind vor allem die großen Rollhügel der Oberschenkelknochen (Trochanter major) und die Sprunggelenke von der Entstehung eines Dekubitus gefährdet. Daher sollten Personen mit hohem Dekubitus-Risiko möglichst nicht in Seitenlage, sondern in der sogenannten Schräglage positioniert werden.
Gefährdete Körperstellen für Dekubitus
Diagnostik bei Druckgeschwüren
Die Diagnose Dekubitus ergibt sich aus der Vorgeschichte der Patientin/des Patienten sowie dem typischen Aussehen und der Lage des Druckgeschwürs.
Bei der Diagnostik eines Dekubitus ist es wichtig, den Schweregrad festzustellen. Der Schweregrad wird in Kategorien eingeteilt. Er ist entscheidend für die Behandlung des Druckgeschwürs.
Schwere eines Dekubitus: 4 Kategorien
Expert*innen teilen einen Dekubitus in vier Schweregrade (Kategorien) ein, um die passende Behandlung zu wählen. Ein leichter Dekubitus der ersten Kategorie wird anders behandelt als ein schwerer der dritten Kategorie.
- Kategorie 1:
Die Hautstelle ist rötlich verfärbt, aber äußerlich unversehrt. Die Rotfärbung der Haut bleibt bestehen, auch wenn die Stelle einige Zeit entlastet wird. Während Hautrötungen infolge erweiterter Blutgefäße mit einem Glasspatel „weggedrückt“ werden können, ist die Verfärbung infolge eines Dekubitus nicht „wegdrückbar“. Die Druckstelle kann wärmer oder kälter, weicher oder härter sein als die umliegende, unverfärbte Haut. Mitunter ist die gerötete Stelle etwas schmerzempfindlicher als ihre Umgebung. - Kategorie 2:
Die oberen Hautschichten sind beschädigt. Der Dekubitus kann sich unterschiedlich präsentieren. Er kann als offene, flächige Wunde einer Abschürfung ähneln. Über der Druckstelle kann sich auch eine flüssigkeitsgefüllte Blase bilden. Schließlich kann der Dekubitus in diesem Stadium auch als Bluterguss erscheinen. - Kategorie 3:
Alle Hautschichten sind zerstört. Es ist eine tiefe Wunde entstanden, die bis in das Unterhautfettgewebe reichen kann. In manchen Fällen bedeckt ein Belag die Wunde. Teile der Haut können abgestorben sein. Man spricht dann von Nekrosen. Eine Besonderheit ist eine Taschenbildung. Damit bezeichnet man eine Ablösung der oberen Hautschichten von der Unterhaut. Den Hohlraum zwischen den Geweben bezeichnet man als Tasche. Taschen sind schwer zu reinigen und daher sehr infektionsanfällig. Sie bedürfen einer besonderen Behandlung. - Kategorie 4:
Die Haut und ein großer Teil des umliegenden Gewebes sind zerstört und abgestorben. Die Wunde ist sehr tief. Muskeln, Sehnen und Knochen liegen frei. Auch bei diesem Schweregrad können Beläge oder Schorf einige Teilen des Wundbettes bedecken und sich Taschen im umliegenden Gewebe gebildet haben.
Dekubitus-Kategorie unklar
Manchmal lässt sich ein Druckgeschwür keiner Kategorie zuordnen. Es gibt zwei Fälle:
- Unbekannte Tiefe: Schorf oder Beläge verdecken die Tiefe des Dekubitus. Das Ausmaß wird erst sichtbar, wenn diese entfernt sind, was nicht immer möglich ist. Stabiler Schorf, z. B. an den Fersen, sollte nicht entfernt werden, da er die Wunde schützt. Stabil bedeutet: fest haftend, trocken und intakt.
- Verdacht auf tiefe Gewebsschädigung: Der Dekubitus zeigt sich als rötlichbraune, violette Verfärbung oder blutgefüllte Blase bei intakter Haut. Die Tiefe ist nicht erkennbar, vor allem bei dunkler Hautfarbe. Solche Dekubitalgeschwüre entstehen durch Druck oder Scherkräfte im Weichgewebe und können sich rasch verschlechtern. Sie müssen daher genau beobachtet werden.
Vernarbung nach einem Dekubitus
Ein Dekubitus im fortgeschrittenen Stadium hinterlässt bleibende Schäden. Während des Heilungsprozesses bildet sich narbiges Ersatzgewebe, das das „Loch“ im Gewebe allmählich auffüllt. Das Ersatzgewebe schützt die gesunden Strukturen, die es bedeckt. Das Narbengewebe sieht jedoch weder so aus wie die zuvor zerstörten Gewebe noch kann es deren Funktionen erfüllen.
Behandlung des Dekubitus
Dokumentation des Krankheitsverlaufs
Bis ein Dekubitus richtig verheilt ist, kann es Wochen und Monate dauern. Professionelle Wundversorgungsteams dokumentieren die Entwicklung der Wunde vom ersten Tag an, um zeitnah festzustellen, ob die Heilung fortschreitet, ins Stocken kommt oder sich die Wunde sogar verschlechtert. Bei verzögerter Wundheilung oder einer Verschlechterung kann das Team schnell eingreifen und Schlimmeres verhindern.
Zu den Behandlungsmethoden beim Dekubitus gehören:
- Druckentlastung
- Wundreinigung und Wundtoilette
- Wundverband mit geeigneten Wundauflagen
Die Wunde vom Druck entlasten
Ein Druckgeschwür kann nur abheilen, wenn es von dem Druck entlastet wird, der es verursacht hat. Eine Druckentlastung wird durch folgende Maßnahmen erreicht:
- regelmäßiges Umlagern bettlägeriger Personen
- Bewegung (wenn möglich): Aufstehen, Umhergehen, Wechsel von Sitzen und Liegen
- Lagerung auf speziellen Dekubitus-Matratzen
- Nutzen von Kissen zur Entlastung der betroffenen Stellen
Bettlägerige Personen sollten alle zwei bis vier Stunden umgelagert werden, um Verletzungen zu vermeiden. Das korrekte Umlagern können pflegende Angehörige in Kursen erlernt werden.
Patient*innen sollten möglichst nicht auf dem Dekubitus liegen. Spezielle Kissen und Sitzhilfen können helfen.
Bei Dekubitus am Steiß oder der Ferse kann gezielte Lagerung den Druck mindern. Patient*innen mit Dekubitus an Hüfte oder Sprunggelenken sollten in Schräglage gebettet werden.
Spezialmatratzen verteilen den Druck gleichmäßig und entlasten die Auflagepunkte.
Wundreinigung und Wundtoilette
Die Sauberkeit der Wundoberfläche ist entscheidend für die Heilung, daher wird die Wunde vor dem Anlegen eines Verbandes und bei jedem Verbandswechsel gereinigt. Meist wird ein Dekubitus mit einer Kochsalzlösung sorgfältig sauber gespült. Die Umgebung der Wunde wird desinfiziert, damit keine Keime von der Haut in die Wunde gelangen.
Bei Druckgeschwüren höheren Schweregrades müssen häufig Beläge und entzündetes oder abgestorbenes (nekrotisches) Gewebe entfernt werden. Das geschieht im Rahmen der Wundtoilette.
Für die Wundtoilette gibt es unterschiedliche Methoden. Der oder die behandelnde Ärzt*in entscheidet im Einzelfall, welche Methode am besten ist.
Da die Wundtoilette häufig schmerzhaft ist, wird das Gebiet um die Wunde örtlich betäubt. Umfangreiche Wundtoiletten werden auch in Vollnarkose durchgeführt.
Verband mit speziellen Wundauflagen
Wundauflagen ersetzen den natürlichen Schorf, indem sie die Wunde abdecken, vor Infektionen schützen und feucht halten, was für die Heilung wichtig ist.
Im Vergleich zum Schorf bieten sie mehrere Vorteile: Sie können schnell angelegt, gewechselt und geprüft werden, während Schorf langsam entsteht und nicht entfernt werden sollte. Wundauflagen sind reißfest, polstern besser ab und schützen die Wunde vor Druck. Sie nehmen überschüssige Wundflüssigkeit auf, sodass der Wechsel notwendig wird, wenn sie vollgesogen oder verrutscht ist.

Wer übernimmt die Wundpflege bei einem Dekubitus?
In leichteren Fällen kann die Dekubitus-Wunde unter Anleitung des*r Ärztin zu Hause von entsprechend geschulten Pflegekräften versorgt werden. Pflegende Angehörige sollten den Verband täglich kontrollieren und bei Veränderungen Rücksprache mit der Ärzt*in oder dem Pflegedienst halten.
Wichtig ist, dass man in der häuslichen Pflege von Patient*innen mit Dekubitus für die nötige Druckentlastung sorgt, eine regelmäßige Versorgung gewährleistet und die ärztlichen Kontrolltermine einhält. Ist das nicht gegeben, ist eine Behandlung in einer Klinik oder Rehaeinrichtung mit einer Abteilung für Wundmanagement besser.
Druckgeschwüre höheren Schweregrades müssen von Fachkräften in Kliniken behandelt werden. Das können Ärzt*innen oder im Wundmanagement ausgebildete Pflegefachkräfte sein. Die Entwicklung des Dekubitus muss dabei ärztlich überwacht werden. Auch die Therapieplanung sowie die Verordnung der Wundauflagen und der Medikamente liegt in der Hand der*s behandelnden Ärzt*in.
Komplikationen bei Druckgeschwüren
Komplikationen führen zu einer verzögerten Wundheilung oder zu einer Verschlimmerung des Dekubitus. Im schlimmsten Fall kann das Druckgeschwür zur Eintrittspforte für Infektionserreger in den Organismus werden. Dann besteht die Gefahr, dass sich eine lebensgefährliche Blutvergiftung (Sepsis) entwickelt.
Anzeichen einer Sepsis
Eine Sepsis ist lebensbedrohlich. Bitte alarmieren Sie bei diesen Zeichen sofort einen Notarzt:
- Fieber mit starkem Schüttelfrost
- schneller Puls, Herzrasen
- Kurzatmigkeit, schnelle Atmung
- seuchte Haut oder kalte Extremitäten
- Schwitzen oder Frieren
- Schwäche
- Schmerzen und starkes Krankheitsgefühl
- Verwirrtheit, Desorientiertheit
Ursachen für Komplikationen
Zu Komplikationen kommt es häufig durch fortgesetzte Belastung des Dekubitus, z. B. durch Druck oder auch durch Infektionen.
Eine schlechte Wundheilung kann auch die Folge von Durchblutungsstörungen, z. B. durch Herz-Kreislauf-Erkrankungen oder Diabetes mellitus, sein. Wenn die Durchblutung verbessert wird, kann eine chronische Wunde schneller heilen. Hierzu gibt es verschiedene Verfahren (z. B. Elektrotherapie).
Wenn eine Infektion die Wundheilung stört, wird der Dekubitus mit Antibiotika behandelt. Darüber hinaus wird das Druckgeschwür mit speziellen antiseptischen Lösungen gereinigt. Einige Wundauflagen enthalten auch antibiotische oder antiseptische Wirkstoffe.
Vorbeugung von Druckgeschwüren
- Personen mit erhöhtem Risiko, z. B. durch Diabetes oder Durchblutungsstörungen, sollten sich regelmäßig bewegen und ihre Position ändern. Hilfsmittel unterstützen beim Aufstehen und Gehen.
- Diabetiker*innen spüren kleine Verletzungen an den Füßen oft nicht. Daher sollten sie täglich ihre Füße auf Druckstellen untersuchen.
- Regelmäßige medizinische Fußpflege kann Verletzungen vorbeugen.
- Schuhe sollten gut sitzen, weich und bequem sein, um Blasen und Druckstellen zu vermeiden.
- Personen mit eingeschränkter Mobilität müssen alle zwei bis vier Stunden umgelagert werden, bei Durchblutungsstörungen eventuell häufiger.
- Um das Risiko zu senken, sollte das Umlagern fachgerecht erfolgen. Pflegende Angehörige können dies in Kursen lernen.
- Spezielle Matratzen oder druckentlastende Auflagen können den Druck abfangen.
- Eine gute Feuchtigkeitspflege schützt die Haut vor Austrocknung.
- Bei Inkontinenz müssen Einlagen regelmäßig gewechselt und die Haut besonders gepflegt werden.
- Ausreichend Trinken und eine ausgewogene Ernährung stärken die Haut.
- Eine regelmäßige Kontrolle auf Druckstellen ermöglicht eine frühzeitige Behandlung und fördert die Heilung.

Wundmanagement in MEDICLIN-Einrichtungen
Viele Patient*innen mit schweren chronischen Erkrankungen, die zur Behandlung in eine MEDICLIN Reha-Einrichtung kommen, leiden unter Druckgeschwüren. Auch in den MEDICLIN Seniorresidenzen gibt es Bewohner*innen mit Dekubitus.
Daher haben wir in zahlreichen MEDICLIN-Einrichtungen Pflegekräfte speziell im Wundmanagement und in der Behandlung von Druckgeschwüren ausgebildet. Das Wundmanagement umfasst die fachgerechte Versorgung und Pflege von Wunden aller Art, darunter auch den Dekubitus.
Unsere Wundexpert*innen bilden sich stets weiter, zum Beispiel bei der Initiative Chronische Wunden (ICW). Auch hausintern werden regelmäßige Schulungen abgehalten, um das Wundmanagement und die Dekubitus-Behandlung für unsere Patient*innen zu optimieren.
Expert*innen für Wundmanagement und Dekubitus-Behandlung gibt es unter anderem in folgenden MEDICLIN-Einrichtungen:
Diese Liste ist nicht vollständig. Falls die MEDICLIN-Einrichtung, in der Sie gerne behandelt würden, nicht auf dieser Liste steht, rufen Sie einfach dort an und fragen Sie, ob eine Dekubitus-Behandlung möglich ist.